نارسایی قلبی احتقانی یا بیماری CHF. نارسایی قلبی احتقانی (Congestive Heart Failure) یک وضعیت مزمن و جدی است که زمانی رخ میدهد که قلب نمیتواند خون را بهطور مؤثر پمپاژ کند. این بیماری میتواند ناشی از ضعف عضله قلب، سخت شدن دیوارههای قلب یا مشکلات ساختاری در دریچههای قلب باشد. در نتیجه، خون و مایعات در اندامها، ریهها یا بافتهای بدن تجمع میکنند که به اصطلاح “احتقان” ایجاد میکند.
بیماری CHF چیست؟
نارسایی قلبی مشکلی است که در آن عضله قلب بیمار ضعیف شده و خون رسانی و اکسریژن رسانی به سراسر بدن با اختلال مواجه می شود. برای جبران ضعف عضله، قلب دچار افزایش اندازه و ضخامت می شود. با گذشت زمان، قلب دیگر قادر به انقباض یا انبساط عادی نبوده و همین امر باعث تجمع مایعات در نواحی مختلف بدن مثل ریه ها، شکم و پاها می گردد. بسیاری از علائم نارسایی قلبی در نتیجه ی این اتفاق شکل می گیرند. با وجود اینکه نارسایی قلبی یک بیماری لاعلاج است، اما شما با اقدامات مختلفی می توانید علائم آن را کاهش داده و از بیمارستان دور بمانید!
علل نارسایی قلبی
عامل اصلی حملات قلبی بیماری عروق کرونر است. حمله قلبی می تواند باعث ایجاد زخم در عضله قلب شده و عملکرد قلب را با اختلال مواجه کند. عوامل خطر بیماری عروق کرونر شامل موارد زیر می شود:
- فشار خون بالا
- کلسترول بالا
- فشار خون بالا
- دیابت
- بی تحرکی
- مصرف دخانیات
- مصرف دخانیات
- تغذیه ناسالم
- اضافه وزن یا چاقی
- مصرف بیش از حد الکل
- افسردگی، اضطراب و بیماری های روانی
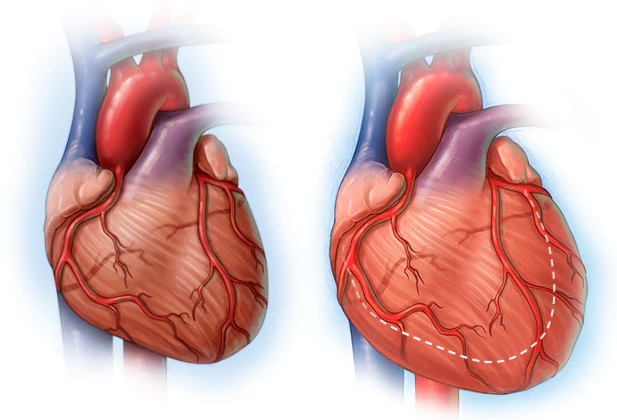
نارسایی قلبی همچنین ممکن است به دلیل سایر مشکلاتی که به قلب آسیب می رساند ایجاد شود. مثل:
- نارسایی قلبی همچنین ممکن است به دلیل سایر مشکلاتی که به قلب آسیب می رساند ایجاد شود. مثل:
- بیماری های مزمن مثل دیابت، HIV و مشکلات تیروئید
- بیماری دریچه قلب: در صورتی که دریچه قلب آسیب ببیند، خون به طور طبیعی از قلب خارج نشده و همین امر باعث اعمال فشار مضاعف به عضله قلب شما می گردد.
- بیماری قلبی مادرزادی: ناهنجاری های مادرزادی قلب می تواند بر جریان طبیعی خون تأثیر بگذارند.
- کاردیومیوپاتی: بیماری عضله قلب که عملکرد، اندازه یا شکل آن را تحت تأثیر قرار می دهد. همین امر پمپاژ خون را دچار مشکل می کند.
- میوکاردیت (التهاب عضله قلب): ویروس ها یا سایر عفونت ها می توانند به عضله قلب آسیب برسانند.
- آریتمی قلب: نقص در سیستم الکتریکی قلب باعث تپش سریع یا نامنظم قلب می شود. به مرور زمان این مشکل ممکن است نارسایی قلبی ایجاد کند.
- مسمومیت: الکل و دراگ های مختلف
- سایر شرایط غیر معمول که می توانند سبب نارسایی قلبی شوند عبارتند از: آمیلوئیدوز، سارکوئیدوز و سوء تغذیه.
علائم نارسایی قلبی: نشانههایی که نباید نادیده گرفته شوند
نارسایی قلبی یک وضعیت پیچیده است که به دلیل ناتوانی قلب در پمپاژ کافی خون و اکسیژن به بافتهای بدن رخ میدهد. این مشکل میتواند به تجمع مایعات در بدن و کاهش عملکرد اندامها منجر شود. علائم این بیماری ممکن است بسته به شدت و نوع نارسایی متفاوت باشد، اما رایجترین آنها شامل موارد زیر است:
- تنگی نفس: دشواری در تنفس، بهویژه هنگام فعالیت بدنی یا در حالت درازکش در شب، از علائم اصلی است.
- سرفه یا خسخس: بهویژه سرفههای مداوم که ممکن است به دلیل تجمع مایع در ریهها ایجاد شوند.
- خستگی شدید: کاهش انرژی و احساس ضعف مداوم که به دلیل کمبود خونرسانی مناسب به اندامها ایجاد میشود.
- تورم (ادم): مشاهده ورم در پاها، مچها یا حتی شکم، ناشی از تجمع مایعات.
- افزایش وزن غیرمنتظره: این علامت معمولاً به دلیل احتباس مایعات رخ میدهد.
- سرگیجه یا غش: ناشی از کاهش خونرسانی کافی به مغز.
- بیاشتهایی و حالت تهوع: کاهش اشتها یا احساس تهوع که ممکن است به دلیل کاهش عملکرد دستگاه گوارش رخ دهد.
- تپش قلب: احساس ضربان قلب سریع، نامنظم یا کوبنده.
- بیاشتهایی و حالت تهوع: کاهش اشتها یا احساس تهوع که ممکن است به دلیل کاهش عملکرد دستگاه گوارش رخ دهد.
- درد قفسه سینه: درد یا فشار در ناحیه بالای بدن که در برخی موارد با فعالیت بدنی یا استرس تشدید میشود.
- یبوست: ناشی از کاهش جریان خون به دستگاه گوارش یا اثرات جانبی داروهای مرتبط با نارسایی قلبی.
روشهای تشخیص نارسایی قلبی
تشخیص نارسایی قلبی به کمک مجموعهای از آزمایشها و معاینات انجام میشود که هدف آن بررسی عملکرد قلب و شناسایی علل احتمالی این بیماری است. روشهای اصلی تشخیص عبارتاند از:
اکوکاردیوگرام: این آزمایش با استفاده از امواج اولتراسوند، نحوه پمپاژ قلب را ارزیابی میکند. نتایج غیرطبیعی میتواند نشاندهنده احتمال نارسایی قلبی باشد.
معاینه فیزیکی: پزشک با استفاده از گوشی پزشکی به صداهای قلب گوش میدهد و علائم غیرطبیعی را بررسی میکند.
آزمایش خون: برای ارزیابی نشانگرهای خونی که ممکن است به نارسایی قلبی مرتبط باشند.
تصویربرداری با اشعه ایکس: بررسی وضعیت قلب و ریهها با هدف شناسایی علائم بزرگ شدن قلب یا تجمع مایع.
نوار قلب (ECG): برای بررسی ریتم قلب و تشخیص ضربان غیرطبیعی یا بزرگ شدن بطن چپ.
تست ورزش (تست استرس): عملکرد قلب هنگام فعالیت بدنی (مانند پیادهروی روی تردمیل یا دوچرخهسواری ثابت) ارزیابی میشود.
تست عملکرد ریه: برای بررسی کارایی ریهها و شناسایی مشکلات تنفسی مرتبط.
آمار جهانی و ایرانی بیماری chf
براساس دادههای جهانی، نارسایی قلبی سالانه موجب بیش از یک میلیون بستری در ایالات متحده میشود. نرخ مرگومیر پنجساله بیماران CHF با بسیاری از سرطانها قابل مقایسه است. در ایران نیز با افزایش سن جمعیت، شیوع CHF بهویژه در سالمندان در حال افزایش است و توجه به مدیریت پیشگیرانه آن اهمیت دوچندان دارد.
علل و عوامل خطر
نارسایی قلبی ممکن است به دلایل مختلفی از جمله بیماری عروق کرونر، فشار خون بالا، کاردیومیوپاتی، بیماری دریچهای قلب و آریتمیها ایجاد شود. دیابت، چاقی، سبک زندگی کمتحرک و مصرف دخانیات نیز از عوامل خطر قابل پیشگیری محسوب میشوند.
نقش کمخونی و کمبود آهن در بیماری CHF
مطالعات نشان دادهاند که کمخونی و کمبود آهن در بیماران مبتلا به CHF بسیار شایع است و میتواند باعث تشدید علائم، کاهش کیفیت زندگی و افزایش بستری مجدد شود. درمان این اختلالات میتواند یکی از اهداف کلیدی در بهبود وضعیت بیماران باشد.
نارسایی دریچهای در CHF
در موارد زیادی، CHF با نارسایی دریچه میترال یا دریچه سهلتی همراه است. این حالت باعث افزایش حجم برگشتی خون و تشدید علائم نارسایی میشود. ارزیابی دقیق وضعیت دریچهها بخش مهمی از فرایند تشخیصی است.
درمانهای دارویی و غیردارویی
درمان CHF شامل مصرف داروهایی نظیر مهارکنندههای ACE، بتابلوکرها، دیورتیکها، آنتاگونیستهای مینرالوکورتیکوئید و داروهای جدید مانند مهارکنندههای SGLT2 میباشد. در کنار درمان دارویی، تغییر سبک زندگی (کاهش مصرف نمک، فعالیت فیزیکی منظم، ترک سیگار) و پایبندی به برنامههای پیگیری پزشکی، نقش حیاتی دارند.
اهمیت پیادهروی برای سلامت قلب
پیادهروی یکی از سادهترین و مؤثرترین روشها برای بهبود سلامت قلب و مدیریت فشار خون است. این فعالیت روزانه، با ایجاد تحرک و بهبود گردش خون، خطر ابتلا به بیماریهای قلبی را کاهش میدهد. شما میتوانید با پیوستن به گروههای پیادهروی یا تنظیم برنامهای منظم، این عادت مفید را در زندگی خود نهادینه کنید.
نارسایی قلبی یک بیماری مزمن، اما قابل کنترل است. تشخیص بهموقع، درمان مناسب و تغییرات سبک زندگی میتواند به کاهش عوارض، افزایش طول عمر و ارتقاء کیفیت زندگی بیماران منجر شود. در صورت مشاهده علائم، مراجعه به پزشک متخصص قلب ضروری است.

